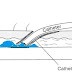
Tujuan posisi miring mantap :
- Mencegah terjadinya aspirasi
- Memberikan posisi yang stabil terhadap korban agar kita bisa menolong korban lainnya (jika korban berjumlah lebih dari satu)
Prosedur memberikan posisi miring mantap :
- Korban tidur terlentang pada posisi supine, penolong berlutut di sisi kanan korban
- Tangan kanan korban diluruskan di sisi kepala korban.
- Tangan kiri korban ditekuk menyilang dada hingga posisi telapak tangan berada dibahu kanan korban.
- Lutut kaki kiri korban ditekuk ke kanan
- Posisi tangan kiri penolong di bahu kiri korban, tangan kanan penolong di lipatan lutut kiri korban
(90 derajat) tahan badan korban dengan kedua kaki penolong agar korban tidak
terguling.
7. Secara pelan-pelan miringkan lagi tubuh korban (disangga oleh kedua paha penolong)
hingga korban berada pada posisi miring.
8. Cek kembali nadi karotis dan pernafasan korban, jika masih ada baru korban bisa
ditinggalkan.
9. Evaluasi kembali nadi dan pernafasan korban hingga petugas ambulans datang.
Anatomi Fisiologi Airway Breathing
Anatomi Dan Fisiologi Airway Dan Breathing. Pengelolaan airway dan breathing berfungsi untuk mempertahankan oksigenasi otak
dan bagian tubuh lainnya, merupakan hal yang penting dalam penanganan
penderita, jika tidak maka penderita akan meninggal dengan cepat.
Sistem respirasi memiliki dua fungsi utama, yaitu :
- Berfungsi menyediakan oksigen bagi sel darah merah yang kemudian akan membawa oksigen tersebut ke seluruh tubuh. Dalam proses metabolisme aerobik, sel tubuh menggunakan oksigen sebagai bahan bakar dan akan memproduksi karbon dioksida sebagai hasil sampingan.
- Pelepasan karbon dioksida dari tubuh merupakan tugas kedua dari sistem respirasi. Ketidakmampuan sistem respiratorik dalam menyediakan oksigen bagi sel atau melepaskan karbondioksida, akan menimbulkan kematian.
Kematian oleh karena masalah airway pada trauma disebabkan oleh :
- Kegagalan dalam mengenal airway yang tersumbat sebagian atau ketidakmampuan penderita untuk melakukan ventilasi dengan cukup. Gabungan obstruksi jalan nafas dengan ketidak cukupan ventilasi dapat menyebabkan hipoksia sehingga akan mengancam nyawa. Keadaan seperti ini mungkin terlupakan bila ditemukan perlukaan yang nampaknya lebih serius.
- Adanya kesulitan teknis dalam menjaga jalan nafas dan teknis membantu ventilasi. Intubasi yang salah akan memperburuk ventilasi dan dengan cepat dapat mengakibatkan kematian bila tidak dikenali secara dini.
- Aspirasi isi gaster.

Anatomi Sistem Pernafasan
Sistem pernafasan
terdiri dari jalan nafas atas, jalan nafas bawah dan paru. Setiap
bagian sistem ini memainkan peran yang penting dalam proses pernafasan,
yaitu dimana oksigen dapat masuk ke aliran darah dan karbon dioksida
dilepaskan.
Jalan Nafas Atas
Jalan nafas atas merupakan suatu saluran terbuka yang memungkinkan
udara atmosfer masuk melalui hidung, mulut, dan bronkus hingga ke
alveoli. Jalan nafas atas terdiri dari rongga hidung, rongga mulut,
laring, trakea. Udara yang masuk dari rongga hidung akan mengalami
proses penghangatan, pelembaban dan penyaringan dari segala kotoran.
Setelah rongga hidung dapat dijumpai daerah faring, mulai dari bagian
belakang palatum mole sampai ujung bagian atas esofagus.
Faring terdiri atas tiga bagian, yaitu:
- Naso faring (bagian atas) di belakang hidung.
- Orofaring (bagian tengah) dapat dilihat saat membuka mulut.
- Hipofaring (bagian akhir), sebelum menjadi laring.
Di bawah faring terdapat esofagus dan laring yang merupakan permulaan
jalan nafas bawah. Di dalam laring terdapat pita suara dan otot-otot
yang dapat membuatnya bekerja, serta terdiri dari tulang rawan yang
kuat. Pita suara merupakan suatu lipatan jaringan yang mendekat di garis
tengah.
Tepat diatas laring, terdapat struktur yang berbentuk daun yang
disebut epiglotis. Epiglotis berfungsi sebagai pintu gerbang yang akan
mengantarkan udara yang menuju trakea, sedangkan benda padat dan cair
akan dihantarkan menuju esofagus. Dibawah laring, jalan nafas akan
menjadi trakea yang terdiri dari cincin-cincin tulang rawan.
Jalan Nafas Bagian Bawah
Terdiri dari bronkus dan percabangannya serta paru-paru. Pada saat
inspirasi udara masuk melalui jalan nafas atas menuju jalan nafas bawah
sebelum mencapai paru-paru. Trakea terbagi menjadi dua cabang, yaitu
bronkus utama kanan dan bronkus utama kiri. Masing-masing bronkus utama
terbagi lagi menjadi beberapa bronkus primer dan kemudian terbagi lagi
menjadi bronkiolus.
Fisiologi Sistem Pernafasan
Ketika udara atmosfer mencapai alveoli, oksigen akan bergerak dari
alveoli melintasi membran alveolar kapiler dan menuju sel darah merah.
Sistem sirkulasi kemudian akan membawa oksigen yang telah berikatan
dengan sel darah merah menuju jaringan tubuh, dimana oksigen akan
digunakan sebagai bahan bakar dalam proses metabolisme.
Pertukaran oksigen dan karbon dioksida pada membran alveolar kapiler
dikenal dengan istilah difusi pulmonal. Setelah proses pertukaran gas
selesai (kadar karbondioksida yang rendah) akan menuju sisi kiri
jantung, dan akan dipompakan ke seluruh sel dalam tubuh.
Saat mencapai jaringan, sel darah merah yang teroksigenasi ini akan
melepaskan ikatannya dengan oksigen dan oksigen tersebut digunakan untuk
bahan bakar metabolisme. Juga karbondioksida akan masuk sel darah
merah. Sel darah merah yang rendah oksigen dan tinggi karbondioksida
akan menuju sisi kanan jantung untuk kemudian dipompakan ke paru-paru.
Hal yang sangat penting dalam proses ini adalah bahwa alveoli harus
terus menerus mengalami pengisian dengan udara segar yang mengandung
oksigen dalam jumlah yang cukup.
Proses pernafasan sendiri ada dua yaitu inspirasi (menghirup) dan ekspirasi (mengeluarkan nafas).
Inspirasi dilakukan oleh dua jenis otot:
- Otot interkostal, antara iga-iga. Pernafasan ini dikenal sebagai pernafasan torakal. Otot dipersarafi oleh nervus interkostalis (torakall 1 – 12)
- Otot diafragma, bila berkontraksi diafragma akan menurun. Hal ini dikenal sebagai pernafasan abdominal, dan persarafan melalui nerfus frenikus yang berasal dari cervikal 3-4-5.
Pusat pernafasan ada di batang otak, yang mendapat rangsangan melalui
baro reseptor yang terdapat di aorta dan arteri karotis. Melalui
nervus frenikus dan nervus interkostalis akan menjadi pernafasan
abdomino-torakal (pada bayi disebut torako-abdominal).
Dalam keadaan normal volume udara
yang kita hirup saat bernafas dikenal sebagai tidal volume. Bila
membutuhkan oksigen lebih banyak maka akan dilakukan penambahan volume
pernafasan melalui pemakaian otot-otot pernafasan tambahan.
Jika tidal volume adalah 7 cc/kg Berat Badan, maka pada penderita
dengan berat 70 kg, tidal volumenya 500 cc. Dengan frekuensi nafas 14
kali / menit, maka volume permenit 500 × 14 = 7000 cc / menit.
Bila pernafasan lebih dari 40 kali / menit, maka penderita harus
dianggap mengalami hipoventilasi (nafas dangkal). Baik frekuensi nafas
maupun kedalaman nafas harus dipertimbangkan saat mengevaluasi
pernafasan. Kesalahan yang sering terjadi adalah anggapan bahwa
penderita dengan frekuensi nafas yang cepat berarti mengalami
hiperventilasi.
Biomekanika Trauma
Biomekanika trauma
adalah ilmu yang mempelajari kejadian cedera pada suatu jenis kekerasan
atau kecelakaan tertentu. Misalnya orang jatuh dari sepeda motor akan
menimbulkan cedera yang berbeda dibandingkan dengan orang yang ditabrak
mobil.
Biomekanika trauma penting dipelajari karena akan membantu dalam :
- Akibat yang ditimbulkan trauma
- Waspada terhadap jenis perlukaan yang diakibatkan trauma.
Sedangkan jenis perlukaan bisa dibagi menjadi perlukaan yang tampak
misalnya luka dibagian luar, dan perlukaan yang tidak tampak / tidak
bisa dilihat secara langsung misalnya perlukaan organ bagian dalam.
Organ dalam tubuh dapat dibagi menjadi:
Organ tidak berongga (padat , solid) misalnya: hepar, limpa, paru, otak.
Organ berongga, misalnya usus.
Perlukaan organ dalam terjadi melalui mekanisme cedera:1. Cedera langsung
Misalnya kepala dipukul martil. Kulit kepala bisa robek dan menimbulkan perdarahan luar, tulang kepala dapat retak atau patah, atau dapat menimbulkan perdarahan di otak.2. Cedera akibat gaya perlambatan (deselerasi)
Misalnya seorang pengendara sepeda motor menabrak pohon. Setelah badan berhenti di pohon, maka organ dalam akan tetap bergerak maju dalam rongga masing-masing. Jantung akan terlepas dari ikatannya (aorta) sehingga terjadi ruptur aorta. Usus akan robek terlepas darimesenterium.3. Cedera akibat dari gaya percepatan (akselerasi)
Misalnya pengendara mobil ditabrak dari belakang. Tabrakan dari belakang bisa terjadi pada kendaraan yang sedang berhenti atau kendaraan yang kecepatannya lebih lambat. Cedera yang sering terjadi biasanya karena adanya daya pecut (whiplash injuri) dan cedera yang harus diwaspadai adalah cedera dibawah tulang leher, apalagi jika kendaraan tersebut tidak memakai headrest.4. Cedera kompresi (efek kantong kertas)
Ibarat sebuah kantong kertas yang ditiup, kemudian ditutup kemudian dipukul hingga meledak. Hal ini juga bisa terjadi pada organ berongga yang dapat pecah akibat tekanan.